As verrugas son crecementos da pel en forma de nódulos ou papilas. Esta é a patoloxía cutánea máis común, que ocorre en máis do 90% da poboación mundial. As verrugas poden aparecer en calquera persoa, a calquera idade, en absolutamente todas as áreas da pel, desde a cara ata os pés. A enfermidade adoita ser contaxiosa, todo depende do sistema inmunitario da persoa.

Que causa as verrugas
Hai unha crenza común de que tocar unha ra provoca a aparición de verrugas. É unha ilusión. O axente causante da enfermidade, que resulta na formación de verrugas, é a infección polo virus do papiloma humano. Segundo as estatísticas, esta infección causa preto do 20% de todos os cancros.
O risco de infección por VPH aumenta significativamente:
- cando se utilicen artigos de hixiene persoal alleos e artigos de uso común;
- en lugares públicos (piscina, baños, etc. ), especialmente cando se camiña por alí descalzo;
- en caso de danos na pel;
- con aumento da sudoración das mans e dos pés;
- ao contacto cunha persoa infectada (apertón de mans, contacto sexual, etc. );
- cando se camiña con zapatos axustados e incómodos que provocan rozamento na pel do pé;
- ao utilizar instrumentos non estériles (nun salón de beleza, etc. ).
As verrugas son sempre perigosas?
A maioría das verrugas son completamente inofensivas e, en teoría, poden desaparecer nunhas poucas semanas ou como máximo nun mes. Neste caso, os pacientes son máis propensos a estar preocupados por un defecto cosmético grave, que causa molestias psicolóxicas e interfire con levar un estilo de vida completo.
As verrugas adoitan ser indoloras a non ser que estean na planta dos pés ou noutra parte do corpo suxeita a choque ou contacto constante. Pero hai casos de comezón e molestias na zona afectada.
Como recoñecer as verrugas: síntomas e signos
Unha persoa sen experiencia pode confundir verrugas con outros crecementos da pel, por exemplo, lunares, callos, melanomas.
As principais diferenzas entre verrugas e lunares:
- os lunares teñen un tinte escuro ou negro, mentres que as verrugas teñen unha cor clara;
- as verrugas medran firmemente xunto coa pel, as lunares son estruturas separadas, coma se pegadas ao corpo;
- os lunares son suaves e suaves ao tacto, as verrugas son duras, duras e ásperas.
Tamén é fácil distinguir unha verruga dun callo. Ao presionar o crecemento, ocorrerán sensacións dolorosas e, se se despega, aparecerán rastros de hemorraxias debaixo del. Baixo o callo hai unha pel nova e tenra.
Podes distinguir unha verruga dun melanoma pola cor e a forma. Esta perigosa enfermidade caracterízase por tons vermellos e negros heteroxéneos, proliferación e un contorno irregular.
Non é difícil para un dermatólogo facer o diagnóstico correcto mediante un exame visual. Pero un bo especialista non se contentará cunha simple inspección. Definitivamente usará un dispositivo de aumento especial: un dermatoscopio. Se hai sospeita dun proceso patóxeno, será necesario raspar a capa superficial.
No caso das verrugas anogenitais (situadas ao redor do ano e nos xenitais), é necesaria a consulta cun xinecólogo ou proctólogo.
Cal é a estrutura das neoplasias benignas
Os crecementos consisten en células que conservaron parcialmente as súas funcións orixinais e que son capaces de crecer lentamente. Son semellantes en estrutura aos tecidos dos que se orixinaron. Poden exercer presión sobre os tecidos próximos, pero non os penetran, xa que teñen unha cápsula na súa estrutura. Responden ben ao hardware e ao tratamento cirúrxico e, por regra xeral, non causan recaídas.
Sempre hai formacións conxénitas na pel: lunares ou verrugas, así como as adquiridas. Estes últimos fórmanse na superficie ou na capa subcutánea como resultado de trastornos metabólicos, diminución da inmunidade ou baixo a influencia dun virus.
Verrugas comúns (simples, vulgares).
As verrugas comúns son crecementos densos e secos caracterizados por unha superficie irregular e rugosa ao tacto, tamaño variable e forma redondeada. Parecen unha burbulla dura e queratinizada de ata 1 cm de diámetro, que se eleva significativamente sobre a superficie da pel.
A superficie das verrugas comúns adoita estar cuberta de sucos e proxeccións, polo que o novo crecemento aseméllase vagamente a unha coliflor ou framboesa con puntos negros no seu interior.
Este é o tipo máis común de verruga, que representa ata o 70% de todas as neoplasias da pel. As verrugas simples poden aparecer na pel a calquera idade, pero a maioría das veces afectan a nenos e mozos. Isto débese ao feito de que teñen unha inmunidade máis débil que os adultos.
As verrugas comúns adoitan aparecer nas mans (dedos e dorso das mans), xeonllos e cóbados, ás veces na cara ou nos pés, e moi raramente na membrana mucosa da boca.
Pódese formar unha dispersión de pequenos crecementos xunto á gran verruga "pai". As neoplasias novas adoitan ser de cor carne; co paso do tempo, adquiren un tinte gris sucio ou marrón grisáceo, con menos frecuencia amarela ou rosada. Isto débese á súa superficie porosa irregular, que acumula sucidade.
As verrugas vulgares xeralmente non causan preocupación: non causan síntomas desagradables, non doen nin pican. Non obstante, poden causar dor se están en zonas sometidas a impactos ou en contacto coa roupa. Os crecementos poden curarse por si só co paso do tempo, especialmente se ocorren na infancia.
Por que aparecen formacións benignas na pel?
Os cosmetólogos e dermatólogos non coñecen o mecanismo exacto da súa formación. Na maioría das veces, a causa é:
- feridas;
- virus;
- as enfermidades sistémicas do corpo, por exemplo os xantomas, ocorren debido a un exceso de graxa no sangue;
- enfermidades da pel a longo prazo;
- exposición a substancias agresivas;
- exposición excesiva á radiación ultravioleta;
- raios X;
- herdanza (por exemplo, dermatose seborreica).
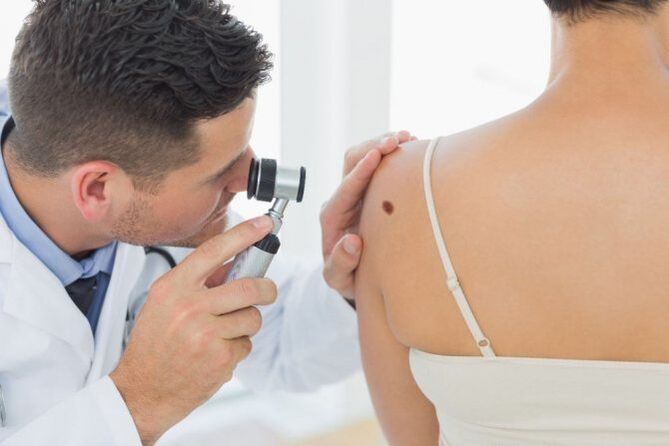
A maioría das lesións cutáneas son benignas
Verrugas plantares (espiga).
As verrugas plantares son un tipo de verruga vulgar. A manifestación da enfermidade adoita observarse en nenos e na idade de 20-30 anos. De todas as verrugas da pel, as verrugas plantares ocorren nun 30%.
As verrugas nas plantas aparecen como grumos duros e redondos con papilas no medio. Dentro da verruga, son visibles puntos negros característicos: moitos capilares pequenos trombosados. Ao longo dos bordos hai un pequeno rolo de pel queratinizada. A parte visible, que se eleva só 1-2 mm sobre a superficie da pel, pode alcanzar os 2 cm de diámetro e é só unha cuarta parte do tamaño total da verruga plantar, que se forma principalmente nas capas profundas do epitelio (pel). ).
Exteriormente, a columna vertebral semella un callo. Unha verruga plantar pódese diferenciar (distinguir) dun callo pola interrupción visible do patrón da pel de acordo coa verruga.
Este tipo de neoplasias adoitan afectar aos pés (planta, laterais e dedos) e menos frecuentemente ás palmas das mans. Aparecen na pel como pequenas lesións cutáneas esbrancuxadas, ás veces picantes. Co paso do tempo, a súa superficie faise máis áspera e cambia de cor, de amarelo a marrón escuro.
As verrugas plantares en si non representan unha ameaza para a saúde, pero ao camiñar causan unha incomodidade significativa a unha persoa, causan dor, que moitas veces se intensifica e incluso poden sangrar. Isto débese á localización do tumor e ás características específicas do seu crecemento. Dado que a columna medra cara a dentro, o peso do corpo ao camiñar comprime os receptores da dor.
O período de incubación da enfermidade varía de varios días a varios anos. A infección entra no corpo e pasa ao modo de espera para que se active un ambiente favorable. As verrugas plantares regresan sen tratamento no 50% dos casos. Pero este proceso dura de 8 meses a un ano e medio.
Sen tratamento, as verrugas plantares agrandaranse e multiplicaranse, ata o punto de producir grandes grupos de tumores. Isto mesmo pode levar á perda temporal da capacidade de traballo dunha persoa debido á dor insoportable que impide camiñar.
En función das características da lesión e da súa localización, as verrugas plantares divídense en 3 tipos:
- sinxelo;
- periungue;
- mosaico.
As formacións benignas agochan o perigo?
As neoplasias benignas son estruturas impredicibles que poden manifestarse en calquera momento ou non. O proceso da súa transformación en malignos non foi totalmente estudado. Non hai unha resposta clara á pregunta de que activa exactamente este proceso. Crese que o trauma mecánico, o exceso de radiación ultravioleta, os trastornos metabólicos e outros factores contribúen á dexeneración. Dun xeito ou doutro, se tes unha lesión cutánea benigna, non debes experimentar e confiar no azar. Ademais, hoxe a eliminación non causa dificultades.
Verrugas plantares periungueais
As verrugas periungueais son formacións pequenas e rugosas con fendas na superficie, situadas nas mans e nos pés dunha persoa, é dicir, preto da placa ungueal ou profundamente debaixo dela. Exteriormente semellan cabezas de coliflor.
Poden ser planos, puntiagudos ou semiesféricos. Como regra xeral, as verrugas periungueais son grises, pero tamén poden ser de cor carne. Non son demasiado densos, como os simples plantares, pero teñen unha raíz bastante profunda.
Esta enfermidade afecta principalmente a nenos e mozos. O principal factor para contraer a infección son os microtraumatismos cutáneos ao redor da unha. En especial risco están aqueles que se morden as uñas e mascotas animais vagabundos, así como as persoas que eliminan cutículas descoidadamente, usan ferramentas sen desinfectar e traballan na auga sen luvas.
Este tipo de neoplasia non supón unha ameaza para a saúde humana, é principalmente un defecto cosmético. As verrugas plantares periungueais non causan molestias nin dor cando se presionan. Non obstante, unha verruga debaixo da unha non é tan inofensiva - co paso do tempo, a neoplasia provoca o esgotamento da placa da unha e a súa destrución.
Ademais, varias bacterias e virus entran a través de fendas na superficie dos crecementos, que se forman facilmente debido ao traballo manual frecuente, provocando a reinfección. Ademais, a medida que crecen as verrugas, as gretas poden causar dor. A cutícula adoita perderse e desenvólvese unha tendencia a inflamarse (paroniquia).
A eliminación do tumor é necesaria para deter a proliferación de crecementos, que se estenden facilmente aos dedos sans. A localización da verruga baixo a placa ungueal dificulta moito o tratamento e a eliminación. Cando aparece na infancia ou na adolescencia, pode desaparecer por si só.
De onde veñen as verrugas: son contaxiosas!
Como o herpes, as verrugas son o resultado dun virus. Máis de cen tipos de virus son os responsables do desenvolvemento das verrugas, a maioría dos cales son o VPH. Dado que hai tipos oncoxénicos de VPH, algunhas formacións poden ser especialmente perigosas en canto a cancro, por exemplo, as que se desenvolven arredor dos xenitais.
Non importa cales sexan as verrugas ou onde estean situadas, nunca as rasque, fregue ou rasque, xa que poden transmitir millóns de virus a outras zonas da pel onde poden aparecer novos crecementos.
É moi doado coller virus da verruga. Por exemplo, as células epiteliais humanas infectadas acaban na auga da piscina. Nadan na auga e atopan facilmente as súas presas. O virus da verruga tamén se pode propagar por contacto físico directo, simplemente dándolle a man. A penetración de virus no corpo é facilitada por pequenas lesións na pel.
Nos nenos, as verrugas adoitan aparecer debaixo das uñas como resultado da succión ou masticación dos dedos, o que pode ser doloroso e difícil de tratar. Os nenos poden coller virus facilmente mentres xogan. Como resultado, cada cuarto fillo ten verrugas virais nas mans ou nos pés.
Se nos infectamos co virus ou non depende do forte que sexa o noso sistema inmunitario. Un sistema inmunitario forte suprime a infección que causa as verrugas.
Verrugas plantares de mosaico
As verrugas de mosaico son un tipo especial de neoplasia. Son placas, chamadas racimos, formadas como resultado da fusión de moitas pequenas verrugas plantares ben presionadas entre si. A disposición das placas aseméllase a un mosaico (de aí o seu nome).
Esta formación adoita observarse nunha zona pequena e localizada. Pode alcanzar un diámetro duns 6-7 cm. Nos primeiros estadios de desenvolvemento, as verrugas de mosaico parecen pequenos pinchazos negros. A medida que se desenvolven adquiren o aspecto dunha coliflor branca, amarelada ou marrón claro, con manchas escuras no medio. Estas manchas fórmanse debido á trombose dos vasos sanguíneos.
Este tipo de verruga é bastante raro. Adoitan afectar ás mans ou plantas dos pés, e son especialmente comúns baixo os dedos dos pés. A diferenza das verrugas plantares simples, as verrugas de mosaico causan pouca ou ningunha dor ao camiñar porque son máis planas e superficiais.
As verrugas de mosaico son altamente contaxiosas. Son difíciles de tratar debido á multiplicidade de focos de infección viral. O éxito do tratamento é facilitado polo seu inicio oportuno. Como regra xeral, os crecementos do mosaico son propensos a recorrer incluso despois da eliminación cirúrxica.
Neoplasias benignas e malignas na pel: cales son as diferenzas?
As patoloxías benignas non representan unha ameaza para a vida humana. Se alcanzan tamaños grandes, poden interferir co funcionamento adecuado de varios sistemas corporais. Pola contra, os malignos crecen de forma rápida e agresiva, penetran nos tecidos circundantes e forman metástasis co paso do tempo. Algúns danan órganos vitais e causan a morte.
Ás veces, os tumores benignos da pel cambian por causas externas ou hereditarias. Adquiren a capacidade de dexenerar en patoloxías malignas. Este tipo de condicións denomínanse límites ou precancerosas, que supoñen un gran perigo para a saúde e a vida, aínda que non sempre presentan síntomas pronunciados.
Verrugas planas (xuvenís).
As verrugas planas son un tipo de tumor bastante común e o menos problemático. Preséntanse como pequenas lesións lenticulares (varios mm de diámetro) ou lesións papulares lisas. Poden crecer individualmente, o que é bastante raro, ou en gran cantidade, preto uns dos outros.
Hai varias fases da enfermidade:
- leve - unha ou varias verrugas indoloras;
- medio - de 10 a 100 crecementos indoloros;
- grave - máis de 100 neoplasias.
Se están localizados en lugares que experimentan exceso de presión (fricción da roupa, zapatos, etc. ), provocan dor.
As verrugas planas identifícanse facilmente e teñen unha tonalidade branca, marrón, amarelada ou rosa, semellante á cor da carne. Teñen aproximadamente o tamaño dunha cabeza de alfinete e, en comparación con outros tipos de verrugas, son máis suaves e planas. De feito, no punto no que se desenvolve unha verruga plana, a pel elévase lixeiramente (ata unha altura duns 5 mm), formando unha especie de zona circular elevada.
Os crecementos adoitan aparecer na cara, xeonllos, cóbados, costas, pernas e brazos (especialmente nos dedos). As persoas de calquera idade son vítimas desta enfermidade. Pero a maioría das veces afecta a nenos e adolescentes (o 20% dos escolares téñeno), de aí o segundo nome para as verrugas - xuvenil.
Nun grupo próximo de escolares, o 80% mostra resistencia (resistencia) ao virus. Nos adultos, a irritación e a inflamación despois do afeitado contribúen á proliferación de tumores.
O período de incubación da infección pode durar ata 8 meses. A maioría da enfermidade é só un defecto estético. As verrugas xuvenís son indoloras a non ser que sexan causadas por presión mecánica ou lesións e ás veces poden causar comezón, pero son extremadamente contaxiosas.
O virus practicamente non se transmite a través de obxectos compartidos; a principal vía de infección é o contacto coa pel. As verrugas planas multiplícanse tan facilmente que é suficiente tocar unha parte sa do corpo para provocar o nacemento dunha nova formación.
A peculiaridade deste tipo de verrugas é que na maioría dos casos non se require ningún tratamento: poden desaparecer tan de súpeto como apareceron, especialmente nos nenos. Nos adultos, a enfermidade debe ser tratada e o virus é moi resistente ao tratamento farmacolóxico.
Transmisión de verrugas por contacto directo
Un trauma menor ou a maceración leva a unha disfunción da barreira epitelial e a posterior perda da integridade da pel, o que abre o camiño para a infección viral e a formación de verrugas. O período de incubación varía de 3 semanas a 8 meses despois da exposición. Na maioría dos casos, obsérvase regresión espontánea.
Eliminación de verrugas con láser
Hoxe, a cirurxía con láser é unha das mellores formas de desfacerse das verrugas. Este é un procedemento indoloro e seguro que se pode utilizar en zonas de máxima sensibilidade. A eliminación con láser dos tumores é moi eficaz: a probabilidade de recaída é mínima. Isto está significativamente influenciado pola gravidade da enfermidade.
As verrugas son eliminadas mediante a cauterización capa por capa da zona afectada, grazas á cal o médico controla a profundidade do efecto. Ao mesmo tempo, o raio láser cauteriza os vasos sanguíneos, evitando así o sangrado no lugar de exposición.
Son comúns tres métodos de coagulación con láser:
- Láser de dióxido de carbono (CO2). Os procedementos que usan este láser son máis dolorosos. Aínda que o láser de CO2 sela os vasos sanguíneos, tamén mata o tecido da verruga. Neste proceso, hai unha posibilidade de dano ao tecido san. A cicatrización da ferida adoita levar máis tempo e é posible a formación de cicatrices. A eficiencia é de preto do 70%.
- Láser de erbio. Caracterízase por unha lonxitude de onda máis curta. A probabilidade de formación de cicatrices despois da cicatrización redúcese significativamente.
- Láser de colorante pulsado. Este láser sela máis eficazmente os vasos sanguíneos que alimentan a verruga. Non dana moito do tecido san como fai un láser de CO2. Tamén é o único tipo de láser aprobado para o seu uso en nenos. A eficacia deste método de tratamento é de preto do 95%.
| Vantaxes | Fallos |
| Probabilidade mínima de formación de cicatrices (dependendo do grao de neglixencia da patoloxía) | Prezo alto |
| Curación rápida dos tecidos | |
| Alta eficiencia do método | |
| Mínimo dano ao tecido sans | |
| Velocidade do procedemento |
A eliminación da verruga realízase baixo anestesia local. No lugar de cauterización permanece unha codia que desaparece en 14 días. Despois do procedemento, o paciente volve rapidamente ao seu estilo de vida normal, sempre que se sigan todas as recomendacións do médico.
Tratamento dos papilomas filamentosos
No 90% dos casos, as verrugas filamentosas non curan por si soas (como, por exemplo, as verrugas xuvenís ou vulgares na infancia poden curarse por si mesmas).
Necesitan ser tratados. Sobre todo se estas formacións están feridas.
Por exemplo, se o papiloma está no pescozo, pode ser ferido por unha cadea ou colar de roupa. Se na cara - de lentes, debaixo dos peitos - dun suxeitador. Debes ter en conta que tal dano permanente pode levar á inflamación desta formación e á súa dor.
Métodos oficiais e métodos de tratamento
Eliminar as verrugas filamentosas cun láser: lea un artigo detallado sobre a eliminación con láser.
A forma máis sinxela e rápida, aínda que económica, de tratar este tipo de papilomas. O médico dirixe o raio láser á formación da pel, que se evapora e queima. Primeiro debes adormecer a pel con novocaína para que o paciente non sinta dor. E usa lentes de seguridade nos ollos.
Todo o procedemento non leva máis de 1 minuto por verruga. As consecuencias son unha pequena codia na ferida. Despois de 3-5 días, esta codia desprende e neste lugar fórmase unha pel sa e limpa.
Eliminación mediante o método de ondas de radio: le o artigo sobre a cirurxía de ondas de radio.
O principio de funcionamento é o seguinte: un dispositivo para a cirurxía de ondas de radio ("Surgitron") crea unha onda de radio de alta frecuencia, que destrúe o tecido da verruga do mesmo xeito que un láser, é dicir, o evapora.
Todo o procedemento realízase na mesma secuencia que o método de tratamento con láser: primeiro (obrigatorio! ) Anestesia local, despois exposición durante 1 - 2 minutos (todo depende do tamaño da formación que se elimina). As consecuencias do tratamento con ondas de radio son exactamente as mesmas que as do láser.
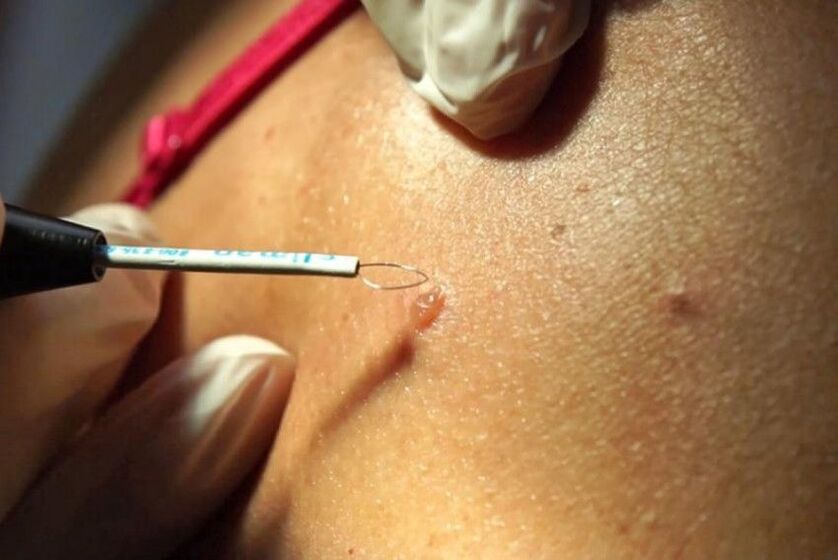
Eliminación de papilomas filamentosos con nitróxeno líquido: lea información sobre nitróxeno líquido.
Este método é popular debido á súa sinxeleza. Non hai necesidade de adormecer a pel con inxeccións, non é necesario a presenza dun médico. O procedemento pode ser realizado por calquera enfermeira ou traballador da clínica estética.
Principio de funcionamento: o nitróxeno líquido, cunha temperatura de menos 195 graos, conxela o tecido da verruga. Un médico ou enfermeira, ao dosificar o efecto sobre a pel ao longo do tempo, non permite que se produzan conxelacións nas áreas saudables adxacentes da pel ao redor da formación patolóxica.
Despois de completar o procedemento, no 90% dos casos, os papilomas desaparecerán por si só en 3-4 días.
Electrocoagulación de verrugas filamentosas.
Hoxe en día, este método úsase con moita menos frecuencia, xa que é un método máis traumático. Os papilomas son extirpados cun coitelo eléctrico. Neste caso, fórmase unha queimadura e unha ferida na pel, que despois tarda máis en curarse.
Retirada cun coitelo de radio
O método moderno máis eficaz para desfacerse das verrugas é a eliminación mediante ondas de radio. En primeiro lugar, isto débese ao feito de que neste procedemento os instrumentos non entran en contacto co corpo do paciente: prodúcense a unha frecuencia de ondas de radio.
Hai que ter en conta outras vantaxes da eliminación das verrugas de ondas de radio:
- indolor total;
- velocidade do procedemento;
- exclusión de edema e infiltración;
- ausencia de complicacións postoperatorias;
- ausencia de cicatrices no lugar da eliminación da verruga;
- período de rehabilitación rápida.
O procedemento tamén se realiza baixo anestesia local. Despois da exposición, fórmase unha codia na zona afectada da pel, que desaparece por si mesma en 7-10 días.
Prevención de tumores cutáneos
Desafortunadamente, a medicina aínda non aprendeu a previr a aparición de varias formacións na pel. Pero os dermatólogos dan aos seus pacientes as seguintes recomendacións preventivas:
- non demores contactar cun médico se aparece un tumor na pel;
- eliminar as formacións só despois de que un especialista e os diagnósticos confirmen a súa natureza benigna;
- evitar a exposición excesiva ao sol aberto;
- use protector solar, especialmente se é propenso a lunares e hiperpigmentación;
- non entren en contacto con substancias químicamente activas e canceríxenas;
- non coma alimentos que contribúan ao desenvolvemento do cancro (carnes afumadas, embutidos, graxas animais, produtos cárnicos con estabilizadores alimentarios).

























