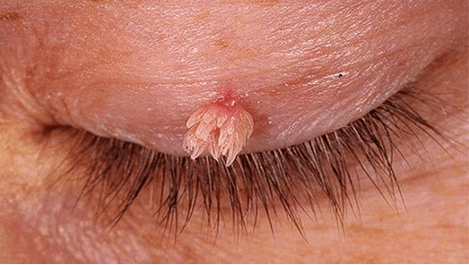
Moitas persoas na pel teñen un crecemento suave benigno de carne. Na maioría dos casos, teñen unha "perna". Na vida cotiá, tales formacións da pel foron denominadas verrugas. Pero en dermatoloxía, chámanse papilomas.
Estas neoplasias poden producirse en calquera parte do corpo. Non obstante, os máis comúns son as axilas, o pescozo e a rexión inguinal. Se non lles presta atención, entón son capaces de aumentar o tamaño, ferir ao contactar coa roupa e sangrar.
Por que xorden os pólipos da pel, tanto se poidan contactar cun médico como como desfacerse deles para sempre, consideraremos no noso artigo.
Por que aparecen papilomas
O principal culpable desta patoloxía é o VPH ou o papilomavirus humano. Ten case todas as persoas do corpo. Pero non todos teñen manifestacións externas en forma de crecementos. Isto débese a que con boa saúde, o virus é suprimido con seguridade polas células inmunes. E despois de 2-3 anos, na maioría dos casos, desaparece de forma independente do corpo.
Que é este virus? O VPH é un virus que non se quenta que está integrado no ADN da pel da pel e das mucosas. Está situado na superficie, sen saír nas capas profundas da derme.
Longos meses, e incluso anos está en estado durmido. Cunha diminución da inmunidade por varias razóns, o virus está activado e comeza a crecer. Así xorden papilomas.
Os factores que afectan negativamente ao sistema inmunitario inclúen:
- Estrés constante.
- Nutrición pobre ou monótona.
- Falta de vitaminas.
- Fatiga crónica.
- Estilo de vida pasivo.
- Malos hábitos.
- Tumores malignos.
- Transferido enfermidades infecciosas graves.
- Inxestión incontrolada de antibióticos.
En risco son persoas maiores, xa que debido aos cambios relacionados coa idade, o corpo é peor enfrontado aos virus. Moitas veces, as formacións da pel adoitan ocorrer nos nenos. A inmunidade non modificada do neno non é capaz de facer fronte ao virus. E el, despois de 2-3 meses despois da infección, entra na fase activa.
Importante! Se unha persoa está infectada con VPH, é imposible eliminalo completamente do corpo. O auto -curación prodúcese ou cae nunha "hibernación" cun aumento da inmunidade.
Factores de risco para as mulleres
Durante o embarazo nas mulleres, prodúcese a inhibición natural do sistema inmunitario. Isto é necesario para que o corpo non perciba o embrión como un obxecto alieníxena e dálle a oportunidade de unir ao útero. Se unha muller do corpo ten un papilomavirus humano, definitivamente usará este momento. Polo tanto, nas mulleres embarazadas a aparición de papilomas é un problema común.
Factores de risco para os homes
As causas das formacións da pel nos homes están no abuso de alcol, un cambio frecuente de parellas sexuais, fumando. Os malos hábitos afectan negativamente ao estado da inmunidade xeral e á inhalación constante de inhalacións de fume de tabaco da protección local da cavidade oral e dos órganos respiratorios. Isto pode causar unha enfermidade tan grave como a papilomatosis da larinxe.
En media, o período latente (oculto) dura de 3 meses a un ano. Con forte saúde, unha persoa infectada segue sendo só un transportista, sen manifestacións externas. Pero o perigo é que sexa capaz de infectar a outra persoa.
Formas de infectar o VPH
O axente causante é capaz de sobrevivir fóra do corpo humano durante algún tempo. A infección ocorre con máis frecuencia transmitindo o virus a través do camiño de contacto-household. Pode ser un aperto de man, tocar, así como o uso de artigos comúns, xoguetes. Os casos de infección no recreo público son frecuentes. Trátase de baños, piscina, parques acuáticos.
Pero para penetrar na capa dérmica da pel, é necesaria unha condición: danos na pel. Por infección, haberá suficientes microcracks ou pequenas abrasións.
Nun neno recentemente nado, a infección prodúcese ao longo do camiño vertical, é dicir, desde a portadora nai no proceso de parto ou con lactación materna.
Os papilomas ou condilomas xenitais, sinalados só se transmiten a través de relacións sexuais sen protección. Tamén é posible a autoextensión, é dicir, a transferencia do virus dunha parte do corpo a outra. Isto sucede ao combinar ou ferir o crecemento, por exemplo, durante o afeitado.
Os principais tipos e tipos de papilomas
Hai moitas cepas de VPH. A medicina só se coñece preto de 200 tipos de virus. Algúns deles afectan só áreas do corpo, outras: as membranas mucosas dos xenitais e outras xorden na cavidade oral e na laringe.
Entre as especies coñecidas hai tipos que teñen un alto risco oncogénico. Por exemplo, a máis perigosa para unha muller son virus 16, 18 e 31. Moitas veces son detectados con erosión cervical e tamén provocan a súa dexeneración nun tumor de cancro. A presenza no corpo de tipos de virus altamente oncogénicos non significa que unha persoa teña necesariamente oncoloxía. Pero isto require unha actitude máis atenta á saúde e á observación por parte dun especialista.
Os seguintes tipos de papilomas distínguense polo tamaño e a forma:
- Vulgar - Son crecementos comúns, máis comúns. A miúdo aparecen entre os dedos, na sola das pernas, queixo. Xurar condiloma ten un aspecto sólido lixeiramente sufocado debido á camiñada e á presión. Moitas veces doloroso, pero non cancro.
- Cine ou acrochordos - Son característicos dos anciáns. Cor amarelada densa. Crecemento tenro co paso do tempo. Sempre ten unha perna fina. Están localizados por axilas, no pescozo, nas dobras da pel e na ingle. Non é capaz de malignidade.
- Plano - Pequenas formacións de pel de forma plana. Eles levantan lixeiramente por encima da pel. Teñen unha cor corporal ou lixeiramente marrón. Están situados na cara, na parte superior do peito, na zona do ano. Baixo risco de malformación.
- Verrugas afiadas ou condiloma - xorden só nos xenitais. O camiño da infección é predominantemente sexual. Capaz de renacrar a educación maligna.
Algunhas formas de VPH conducen a unha enfermidade perigosa da papilomatosis larínge. A placa branca e os crecementos evitan a respiración normal, afectan as cordas vocais. Esta condición pode levar á asfixia. Moitas veces este diagnóstico diagnostícase en nenos. Cunha corrente complicada, o virus baixa e afecta aos bronquios, pulmóns e tráquea.
O perigo dos crecementos da pel
A maioría deles non representan unha ameaza para a vida e a saúde. Son só un defecto estético e causan molestias psicolóxicas.
Pero, se o papiloma é causado por un alto nivel de oncoxenicidade, entón en circunstancias adversas, pode levar a un diagnóstico oncolóxico. A educación maligna leva a unha forte intoxicación, así como ás metástases.
Factores que son capaces de provocar a malformación da educación:
- queimaduras solares e exposición á radiación ultravioleta;
- infección do papiloma como consecuencia da súa lesión;
- Inflamación crónica no corpo e diminución persistente na inmunidade.
Ademais, os crecementos adoitan crecer, aumenta o seu número. Tenden a fusionarse en grupos, como resultado, fórmase unha gran área afectada. A roupa de fregar pode levar a lesións e hemorraxias do crecemento.
Cando ver a un médico
Asegúrese de contactar cun dermatólogo para a súa inspección se se observan os seguintes cambios:
- Despois da lesión, a ferida non se cura. Obsérvase a liberación de fluído, a dor prodúcese ao tocar.
- A cor da formación fíxose máis escura.
- O papiloma comezou a aumentar de tamaño.
- Distancia do pus.
- A aparencia dun cheiro desagradable.
- Fregar a dor incluso en repouso.
- Perda de cabelo na zona do crecemento.
Calquera educación da pel está suxeita a exame e observación cunha predisposición xenética á oncoloxía. Se os papilomas traen molestias na vida cotiá e interfiren, entón están suxeitos a eliminación mecánica.
Diagnóstico e tratamento de papilomas
Dependendo do lugar de localización, debes contactar cun dermatólogo, xinecólogo ou urólogo. Os seguintes estudos realízanse necesariamente para avaliar o crecemento:
- A dermatoscopia é un estudo detallado do papiloma a través dun dispositivo de lupa.
- Proba de sangue para a detección de anticorpos ao VPH.
- Diagnósticos de PCR.
- A captura de biomaterial para a histoloxía (con sospeita de malignidade da educación).
Nas formacións vaxinais, o médico toma golpes da uretra ou do cérvix. A análise realízase para a dispoñibilidade de ITS. Os diagnósticos en presenza dun condado son realizados por ambos socios.
Con varias erupcións, é posible realizar unha análise para comprobar o estado inmune.
A terapia da enfermidade está dirixida a suprimir o virus e aumentar a inmunidade. Para iso, a eliminación preliminar de todos os crecementos, como fontes do virus. A continuación realízanse a terapia antiviral e a inxestión de inmunomoduladores.
Métodos de eliminación de formacións
Dependendo do tamaño e lugar da situación, o médico pode ofrecer os seguintes métodos de eliminación operativa.
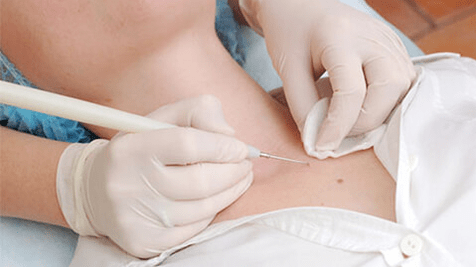
- Criodestrución ou exposición a nitróxeno líquido.
A desvantaxe deste método é que o especialista non pode controlar con precisión a profundidade da exposición. Por iso, son posibles queimaduras ou eliminación incompleta da educación. - Eliminación láser
Este é un método moderno que che permite desfacerse de varias formacións nunha sesión. Non deixa cicatrices nin cicatrices. Non leva a hemorraxias, xa que se produce o proceso de paleting vasos sanguíneos. Ten unha serie de contraindicacións. - Electrocoagulación.
Este método implica o impacto no crecemento usando o electrodo. Eficaz para sapilomas saíntes que teñen unha perna. Úsase na zona íntima. Vantaxe: pódese enviar un crecemento remoto para máis investigacións de laboratorio. - Método de onda de radio ou método de radio.
Un especialista pode escoller individualmente a lonxitude e a forza da onda de radio, dada a profundidade do crecemento. Realízase usando o aparello de Surgitron. As células saudables non están danadas, prodúcese un efecto puntual sobre o crecemento cun electrodo fino. Non é necesaria a rehabilitación.
En poucos casos, úsase a excisión cirúrxica da educación. Úsase para formacións grandes ou en presenza de signos de malignación. Este é o método máis radical, pero eficaz. É necesaria a recuperación posterior. Moitas veces hai unha cicatriz pequena. O risco de recaída é mínimo, xa que o cirurxián elimina completamente o crecemento, afectando a zona saudable. Unha operación está sometida a anestesia local.
Pódense eliminar papilomas comúns usando compostos químicos especiais. Conteñen alcalino ou ácido na composición. Pero con este método hai un gran risco de queimar. Ademais, coa eliminación incompleta do crecemento, a miúdo xorden novas formacións. A retirada independente das formacións pode levar a graves consecuencias negativas.
Medidas preventivas
É posible protexerse completamente da infección con VPH só coa vacinación. Pero é recomendable gastalo só antes do inicio da actividade sexual. Protexe só dos tipos máis perigosos do virus que poden levar á oncoloxía.
Para reducir o risco de papilomas, é necesario observar as regras elementais.
- Nos lugares públicos de descanso, non ande descalzo. Usa só os teus zapatos.
- Nos baños públicos, use forro desbotable.
- Use un preservativo para a forma oral e vaxinal de sexo. Pero isto só dará unha protección do 50%, xa que hai bastante contacto corporal sinxelo para a infección.
- Esforzarse por unha relación monógama.
- Para minimizar a comunicación estreita cunha persoa infectada que ten manifestacións externas da enfermidade.
Débese prestar especial atención á saúde se está previsto o embarazo. Para iso, de primeira man sobre a proba de detección de VPH.
Para evitar a recaída da patoloxía despois da eliminación, cómpre observar con precisión todas as recomendacións do médico. Debe coidar a inmunidade, apoialo a nivel óptimo. Para iso, cómpre comer correctamente e plenamente, facer deportes e abandonar os malos hábitos.
A propia presenza de VPH no corpo non é unha razón para soar a alarma e comezar un maior tratamento. Pero se a pel se atopa na pel, é mellor consultar a un médico.

























