A infección máis común que afecta a case o 90% das persoas na terra chámase VPH ou virus do papiloma humano. Despois de descubrir un papiloma, ninguén dá a voz de alarma, porque entre a xente considérase verrugas comúns. Deshacerse deles só se interfiren ou presentan un defecto cosmético. A enfermidade é "humana" e só se transmite dun paciente a un sa: na vida cotiá, a través do tacto, do sistema reprodutor, durante o parto de nai a bebé. A enfermidade pode manifestarse na pel ou nas mucosas en forma de verrugas, papilomas ou condilomas. Imos descubrir o que é o VPH e o perigoso que é para os humanos?
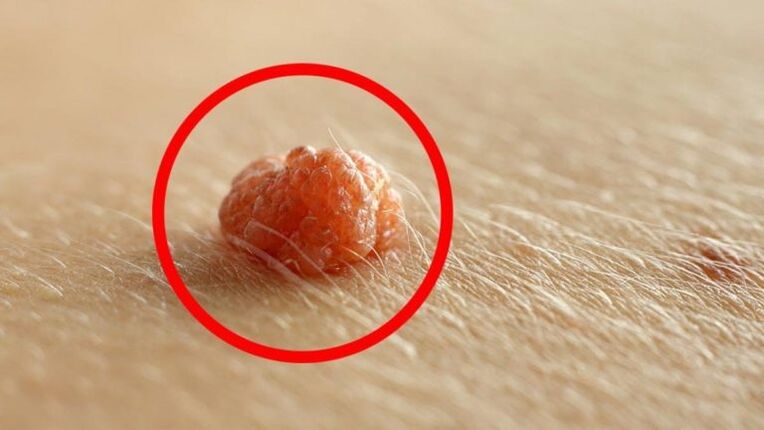
Que é o VPH?
O virus vive en case todas as persoas. Os xermes do VPH son tan pequenos que poden entrar no torrente sanguíneo a través de abrasións, arañazos e pequenos cortes na pel. Pode que non se mostre de ningún xeito ao longo da vida do transportista, ou pode mostrarse constantemente en toda a súa gloria. O período de incubación pode variar dunhas poucas semanas a varios anos. O sinal de acción é o debilitamento do sistema inmunitario. Se aparecen papilomas na pel e nas mucosas, entón o corpo necesita un tratamento urxente.
Hai máis de 70 tipos de virus do papiloma humano, pero cada ano rexístranse varias cepas novas. Convencionalmente, todos os tipos de infección por VPH pódense dividir en dous grupos.
As verrugas son virus que causan o desenvolvemento de verrugas no corpo.
- Os tipos de VPH 1, 2, 3, 4 provocan a formación de verrugas plantares ou callos;
- Os tipos de VPH 3, 10, 28, 49 son os responsables da aparición de verrugas planas;
- O VPH tipo 27 forma "verrugas de carniceiro";
- VPH: 5, 7, 10, 12, 14, 15, 17, 19-24, 26, 27, 29, 57 - tamén desenvolven verrugas.
Papiloma - virus que causan a formación de papilomas e verrugas.
- HPV 6. 11, 13, 16, 18, 31, 33, 31, 33, 58, 52, 39, 70, 30, 40, 42, 43, 51, 55, 57, 59, 61, 62, 64, 64,
Cal é o perigo do VPH?
Por que nos últimos anos, os médicos estiveron dando a voz de alarma e tratando de educar ao público sobre a enfermidade do VPH? Porque a porcentaxe de enfermos de cancro que foron diagnosticados con este virus está a aumentar seriamente. Non só sofren as mulleres con cancro de útero, senón tamén os homes con oncoloxía dos órganos xenitais masculinos. O número de cancros de pel entre as persoas maiores tamén está en aumento.
Por suposto, hai tipos de VPH que non afectan a saúde interna dunha persoa, pero as súas manifestacións en forma de papilomas e verrugas cultivadas son incómodas. Clasifícanse como de baixa oncoxenicidade - risco mínimo de desenvolver cancro. Tales formacións son facilmente eliminadas por métodos populares ou medicina estética. Pero o virus en si non é tratado por ningún medio e medicamentos. Se unha persoa se infecta, entón é portador de virus toda a súa vida.
Outras subespecies de infección por papilomavirus pertencen ao grupo con alta oncoxenicidade, é dicir, poden afectar a formación de neoplasias malignas no corpo.
Hai 3 tipos de oncoxenicidade:
- VPH de baixo risco de cancro: 6, 11, 40, 42, 43, 44, 54, 61, 70;
- VPH de risco oncolóxico medio: 26, 31, 33, 35, 51, 52, 53, 58, 66;
- VPH de alto risco: 16, 18, 36, 39, 45, 56, 59, 66, 68.
Enfermidades e tipos de VPH
A continuación ofrecemos unha lista de tipos de virus do papiloma.
Lesións cutáneas:
- Verrugas na planta do pé (cornos) 1, 2, 4
- Verrugas comúns 2, 4, 26, 27, 29, 57
- Verrugas planas 3, 10, 28, 49
- Carniceiro de verrugas 7
- Epidermodisplasia veruciforme 2, 3, 5, 8, 9, 10, 12, 14, 15, 17, 19, 20-25, 36, 37, 46, 47, 50
Lesións das membranas mucosas dos órganos xenitais:
- Verrugas xenitais 6, 11, 42-44, 54
- As lesións epiteliais sen invasión noutras capas (lesións intraepiteliais) poden ser precancerosas 62, 64, 67-70
- Cancro de cérvix, vulva, vaxina, ano e pene 16, 18, 31, 33, 35, 39, 45, 51, 52, 54, 56, 66, 68
Lesións das membranas mucosas non xenitais:
- Lesións da mucosa oral (hiperplasia epitelial focal) 13, 32
- Papilomatose recorrente das vías aéreas 6, 11, 30
- Tumores malignos da cabeza, pescozo e pulmóns 2, 6, 11, 16, 18, 30
Tipos de lesións cutáneas virais
A maioría dos tipos de infección polo virus do papiloma humano son asintomáticos. As manifestacións externas da enfermidade son diferentes, aquí hai algúns tipos:
verrugas comúns
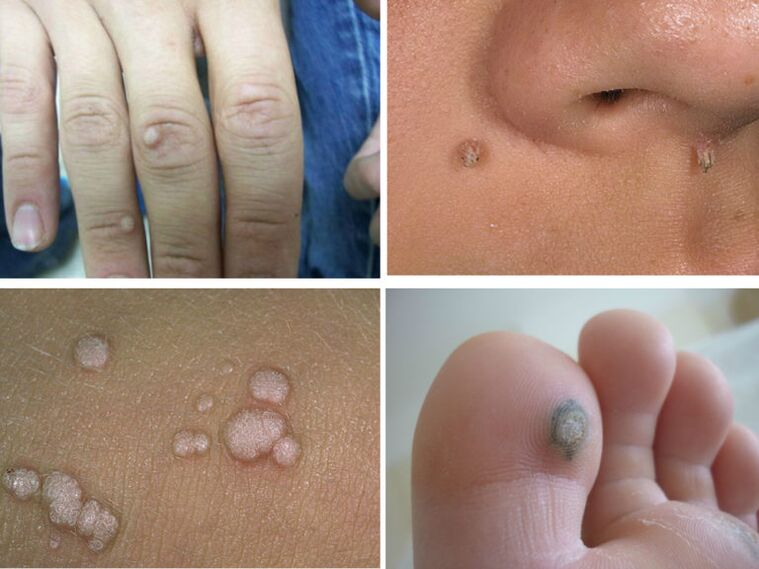
A forma máis común de VPH son as verrugas. Case todas as persoas poden atopar no seu corpo unha pápula similar cun diámetro de non máis de 5-7 mm. Normalmente as verrugas sitúanse na parte exterior da palma da man, entre os dedos, na planta dos pés, no queixo, nas pálpebras e no coiro cabeludo. As verrugas poden crecer en tamaño e tamén formar colonias a partir da pápula materna. Entón poden causar molestias: comezón e formigueo nos lugares de crecemento.
Os máis "enfermos" son as verrugas plantares, o seu nome común é "espinas". Cando camiñan, exercen presión sobre as terminacións nerviosas, o que provoca unha dor intensa. Recoméndase que tales crecementos se eliminen cirurxicamente nas clínicas. As verrugas simples non son unha ameaza para a saúde humana, case nunca se desenvolven en tumores oncolóxicos.
Verrugas de carniceiro
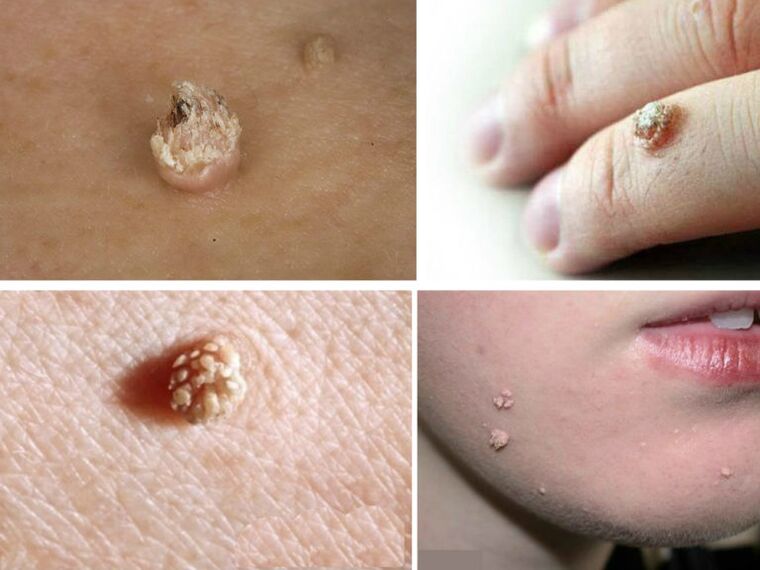
As verrugas de carniceiro parecen varios fíos grosos que saen dun só crecemento. A maioría das veces atópase nos dedos, especialmente nos lugares de cortes. As pápulas filiformes longas causan molestias ao seu propietario, xa que estas formacións non parecen agradables. Poden sangrar cando son golpeados ou raspados. Aínda que no sentido oncolóxico, tales verrugas son seguras, pero o seu dano provocará problemas. A recomendación dos médicos é eliminalo sen falta.
verrugas planas
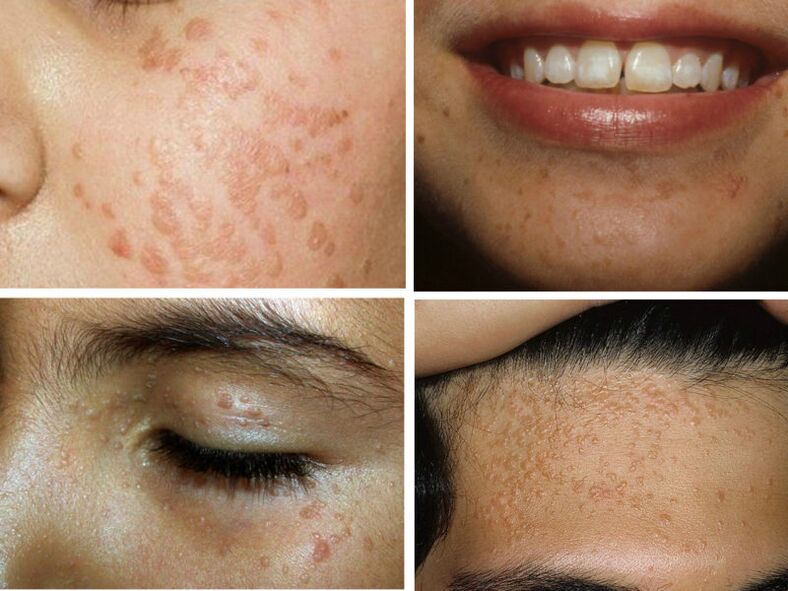
As verrugas planas tamén se denominan "verrugas adolescentes" porque adoitan aparecer durante a adolescencia. Parecen unha gran erupción seca agrupada na pel. Cubra a fronte, as meixelas, o queixo e os antebrazos. A cor pode non diferir da pel ou ser lixeiramente máis escura.
Verrugas de carniceiro
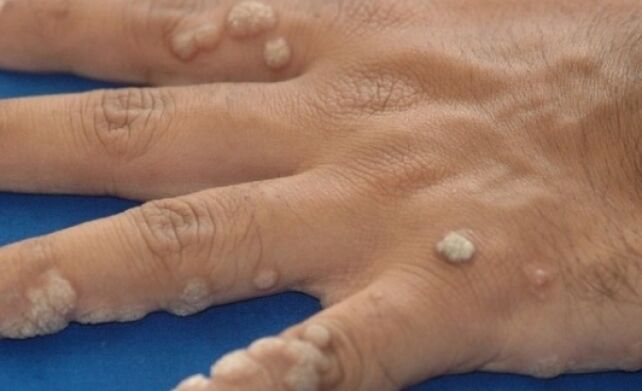
As verrugas de carniceiro son crecementos verrugosos con cicatrices da cor da pel normal. Poden ser tanto individuais como agrupados en varias pezas. O nome destes crecementos de verrugas foi dado polas actividades profesionais dos carniceiros. Podemos dicir que este tipo de infección é unha enfermidade profesional da industria cárnica.
Epidermodisplasia verruciforme
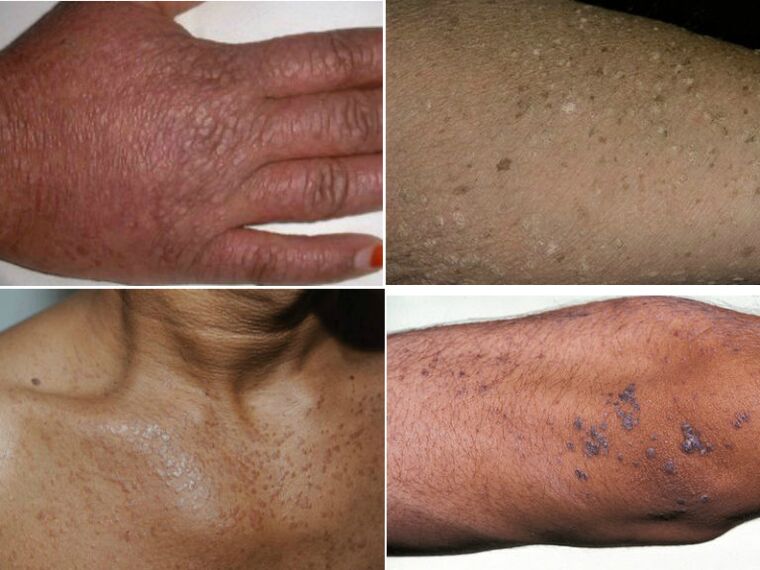
Esta enfermidade pódese confundir coa pitiríase versicolor, polo que cómpre consultar a un especialista. Transmítese hereditariamente, pero é moi raro en forma de dermatose. Exteriormente, parece unha acumulación de erupcións escamosas planas e manchas de idade. Os principais sitios de localización son a cara, o pescozo e as mans. Desafortunadamente, esta forma de enfermidade da verruga pode converterse en cancro.
Verrugas periungueais
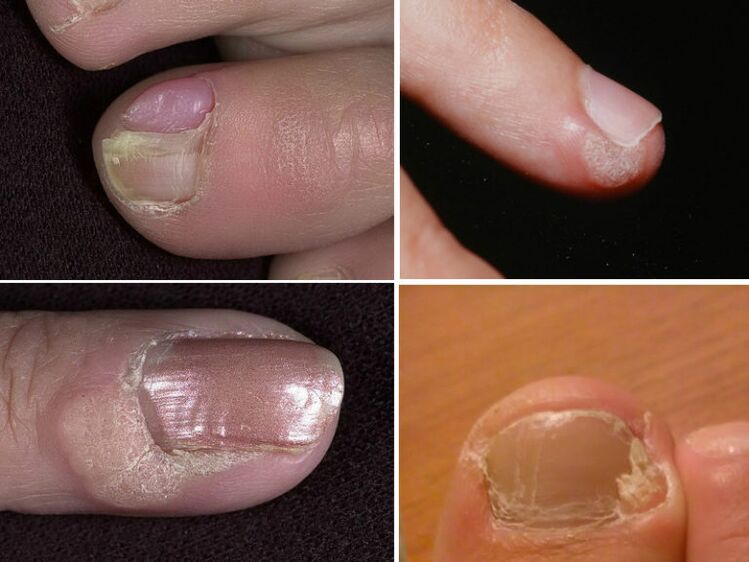
As verrugas situadas preto da unha destrúen a placa ungueal. Crecen profundamente na pel e deforman o dedo. Non se desenvolven en formacións malignas, pero isto non os fai menos indesexables. A cirurxía é necesaria tanto por razóns estéticas como pola saúde dos dedos.
enfermidade de Bowen
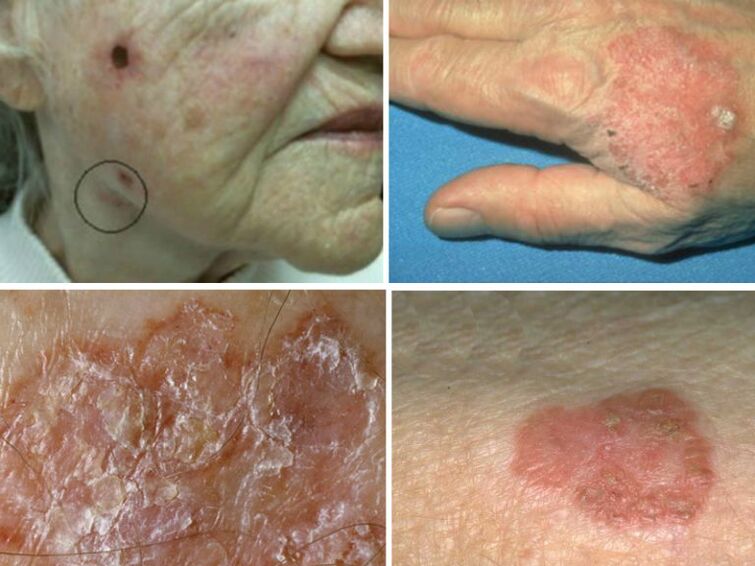
Esta forma de VPH tende a dexenerar en carcinoma de células escamosas. Cando a pel está danada, fórmase vermelhidão de 5 mm de tamaño, que crece e queda cuberto de codias. A capa superior da epiderme está afectada, o crecemento pode ser de ata 5 cm de diámetro. É máis frecuente nos anciáns, xa que se reduce a defensa inmune.
Verrugas xenitais
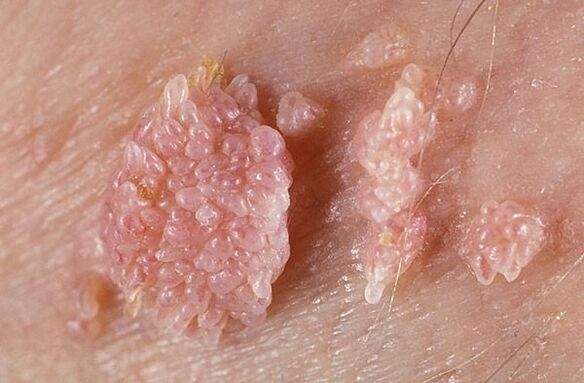
Este tipo de VPH transmítese sexualmente, polo que afecta aos xenitais de homes e mulleres, así como ás mucosas do sistema urinario e do ano. O aspecto das formacións aseméllase a unha coliflor ou unha cresta de galo. As verrugas xenitais tamén poden aparecer nas comisuras da boca debido ao sexo oral. Os crecementos deben ser eliminados, xa que durante a fricción é posible ferirlos e provocar unha infección.
Papilomas na orofarinxe
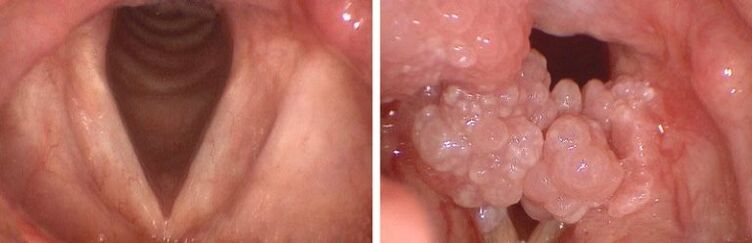
A infección por VPH na boca tamén é semellante á coliflor. As placas brancas poden descender aos pulmóns e á tráquea, o que dificulta a respiración da persoa. Pode danar o papiloma mentres come, o que á súa vez pode provocar cancro. Dado que un tumor maligno non se pode distinguir dun benigno, é necesario facer probas antes de eliminar as placas.
A papilomatose floreciente pode ser non só nos anciáns. A enfermidade ocorre en nenos e adultos. Os principais signos da papilomatose laríngea son a disfonía (trastorno da fala) e afonía (incapacidade para falar), a ronquera e a dificultade para respirar.
Métodos de tratamento
Os métodos para desfacerse da infección polo virus do papiloma non existen hoxe. Polo tanto, o tratamento redúcese á eliminación de formacións externas e á supresión do virus no corpo do paciente. Hai casos nos que algúns tipos de virus morreron por si só no corpo durante varios anos. Que métodos e preparados usar para o tratamento son determinados polo médico só en función do diagnóstico, probas e exame externo do paciente.
Métodos destrutivos:
- escisión cirúrxica (corte) da verruga / papiloma (úsase só se se sospeita dunha lesión maligna);
- electrocoagulación - cauterización da formación cun coagulador polo que pasa unha corrente eléctrica;
- criodestrución - a destrución da verruga con nitróxeno líquido;
- tratamento con láser - o impacto na formación dun raio láser;
- Método de ondas de radio: exposición a unha verruga / papiloma usando o aparello Surgitron.
Tratamentos químicos:
- cauterización con ácido salicílico;
- educación de procesamento ácido tricloroacético concentración 50-90%;
- unha mestura de ácidos - tratamento cunha preparación educativa (a eficacia é moi baixa).
Para activar o sistema inmunitario e suprimir o VPH, deben incluírse na terapia fármacos con efectos antivirais e inmunomoduladores.
Prevención de enfermidades
É bastante difícil evitar contraer o virus do VPH, xa que pode infectarse nun baño, na piscina, cando se usan artigos domésticos comúns, nun hospital. Pero estas cepas son leves e non causan cancro. A prevención adoita reducirse á hixiene persoal, ao tratamento rápido de cortes e lesións con axentes antibacterianos e ao uso de equipos de protección durante o traballo.
Debe prestarse especial atención á prevención do virus de transmisión sexual. Protexer o teu corpo con preservativos é pouco probable que teña éxito. Unha infección viral nun compañeiro pódese localizar preto dos xenitais e na boca. A mellor forma de evitar a infección é a prevacinación. As nenas e nenos deben vacunarse antes do inicio da actividade sexual á idade de 11-13 anos. A inmunidade dura de 3-5 a 10 anos e depende da vacina e do tipo de virus. A continuación, a vacinación pódese repetir se hai risco de infección (cambio de parellas sexuais).
O VPH de alto risco oncoxénico pode provocar cambios nos tecidos e levar a un proceso oncolóxico. Pero pasan varios anos entre os primeiros signos e o desenvolvemento do cancro. Polo tanto, é tan importante realizar exames médicos anuais cun médico, especialmente para as mulleres. Un exame xinecolóxico regular revela cambios tanto nos órganos xenitais externos como no cérvix. Coidado coa túa saúde!

























